-
參考資料:https://optimisingnutrition.files.wordpress.com/2015/06/optimising-nutrition-managing-insulin10.pdf
-
胰島素濃度比血糖濃度更能當作身體健康的指標。
-
美國成年人有70~80%是胰島素過高。
-
胰島素過高者只有10%會出現高血糖,其他90%則是正常血糖。
-
胰島素過高的後遺症是:代謝症候群(高血壓、高血糖、高血脂)、肥胖、心臟病、中風、脂肪肝、阿茲海默症、癌症、多囊卵巢綜合症、攝護腺肥大、男性乳房發育症、男性勃起障礙、睡眠中斷症、視網膜病變、青光眼、壽命縮短、皮膚疾病(青春痘、掉髮、多毛症、皮贅、脂漏性角化症、老人斑、黑棘皮症、牛皮癬)、腎病或腎衰竭、自體免疫疾病(風濕性關節炎、紅斑性狼瘡)、周圍神經病變、重聽、耳鳴、暈眩、少肌症、骨強度減弱、肌腱病變、腕隧道症氣喘、流產、產子自閉症。
-
胰島素過高的指標:
肚圍/身高
三酸甘油脂/HDL
空腹胰島素
-
據胰島素之父Joseph Kraft的統計,幾乎所有心血管疾病者都有胰島素過高的情形。
-
影響胰島素反應的因素:醣類、纖維、蛋白質。
1.無纖維的醣類需要胰島素。
2.蛋白質的胰島素需求量是醣類的一半。
3.纖維不需要胰島素,也不升高血糖。
-
減少醣類(扣除纖維)與蛋白質的攝取量可以達到下列效果:
1.減少升糖的食物來源。
2.減少胰島素的分泌量。
3.降血糖。
-
空腹胰島素濃度的官方標準是要低於25mIU/L,實際上的平均值是8.6mIU/L。Stephan
Guyenet測量健康人口的空腹胰島素,提出最佳空腹胰島素是2~6
mIU/L。(原始狩獵採集部落的健康者的空腹胰島素是3~6
mIU/L)
-
Ron
Rosedale認為胰島素越低,對身體越好。
-
低醣飲食專家Ted
Naiman醫師的看診經驗裡,非常瘦、非常健康的人的空腹胰島素濃度是2,胖子的濃度是10、20、30、50,最高的是72。Ted
Naiman建議要保持在5以下。而美國人的平均值是8.8。
-
胰島素是一種促進同化作用的荷爾蒙,可以調節肌肉的生長與儲存脂肪。缺乏胰島素的人只能分解消耗,無法合成儲存,最後人會消耗而死,例如:第一型糖尿病患。
-
胰島素與IGF-1是手牽手的關係,胰島素高,IGF-1也會高,二者都會促進細胞生長,包括癌細胞。
-
當肝醣的庫存滿載時,胰島素會指揮多餘的血糖轉化成脂肪囤積起來,並且禁止這些脂肪的分解。
-
胰島素抗阻是代謝症候群的根源,造成胰島素抗阻的前提是胰島素長時間維持高濃度。如果我們能掌握食物的胰島素指數,選擇攝取低胰島素指數的食物,我們就能避免罹患代謝症候群。(代謝症候群=高血壓、高血糖、高血脂、肥胖)
-
妊娠糖尿病的婦女常常會產下巨嬰,因為胎兒長期處於高胰島素濃度的環境,生長異常旺盛。這種胎兒肥胖不是因為吃太多或運動過少造成的,而是胰島素過高造成的。
-
胖子的胰島素分泌量較高:高峰值較高,低峰值也較高。(請注意,左右圖的縱軸數據不同,右圖的數據較高。)
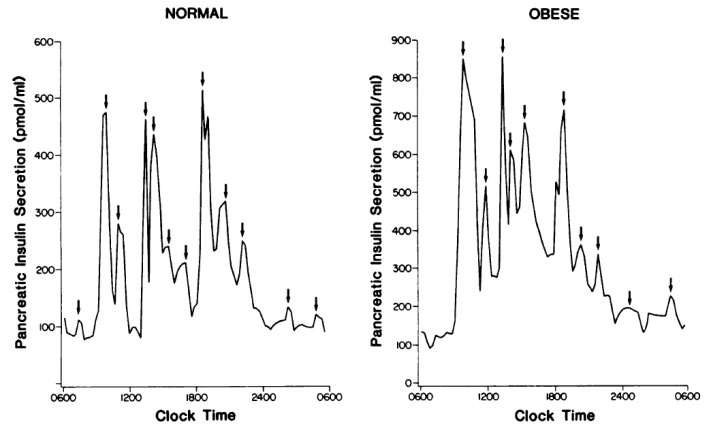
-
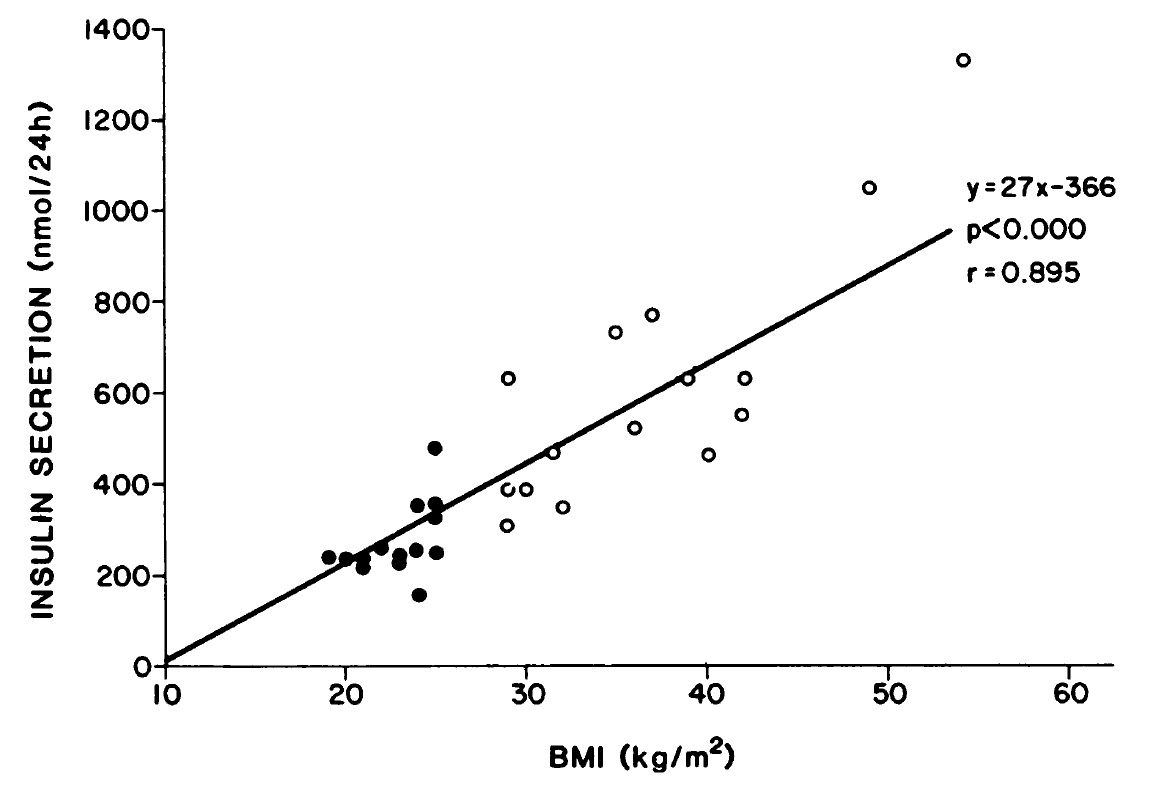
胰島素24小時的分泌量與BMI成正比。越肥胖,胰島素24小時的分泌量越多,代表胰島素濃度越高,越容易產生胰島素抗阻。(參考圖表)
BMI =
體重(公斤) / 身高2(公尺2)
在預測心臟病方面,【肚圍/身高】會比BMI更準確。(肚圍與腰圍不一樣,肚圍是胃部,腰圍是腰部。)
正常肚圍應該小於身高的一半。也就是,肚圍/身高<0.5。
肚圍之所以重要是因為它是代表腹內脂肪的屯積程度。
-
胰島素是體脂的主宰者,如果把胰臟摘除,人們會瘦到零體脂的地步,就像第一型糖尿病患一樣。
-
減少醣類可以減少胰島素的分泌量,進而達到減少體脂的目的。有些人實施低醣飲食之所以無法減少體脂,是因為他們攝取太多蛋白質與脂肪,這些食物也能刺激胰島素分泌,雖然程度尚不及醣類,但是積少成多一樣會造成胰島素分泌過多。
-
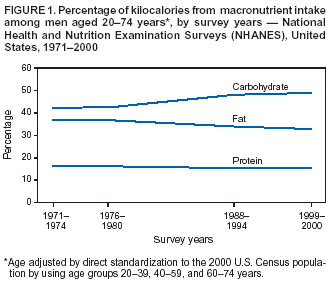
1970年~2000年,醣類攝取量上升,蛋白質攝取量維持不變,脂肪攝取量下降,但是肥胖率卻從14.5%升高到30.9%。(參考圖表)
-
遠古時代是飽食與飢餓交替出現,盛夏飽食,嚴冬飢餓,胰島素濃度也跟著變化,盛夏高,嚴冬低,絕非現代人一整年都是飽食,胰島素一整年都處於高檔。
-
胰島素指數與升糖指數、升糖負荷是不一樣的。
-
食物胰島素指數(FII=Food insulin index)是用一百萬焦耳
(約239Kcal)的食物給正常人吃,然後測量3小時的胰島素分泌量,再跟吃同樣一百萬焦耳的白麵包相比。以該食物的胰島素分泌量當分子,白麵包所產生的胰島素分泌量當分母,得出該食物的胰島素指數百分比。
-
蛋白質的胰島素指數常常是低估了,因為蛋白質的消化不只3小時,而測量只採用3小時的胰島素分泌量,這樣的測量數值是偏低的。
-
有些蛋白質食物雖然含少量醣類,但是胰島素指數很高,例如:牛排、切達起司、白鮭魚、鮪魚。
-
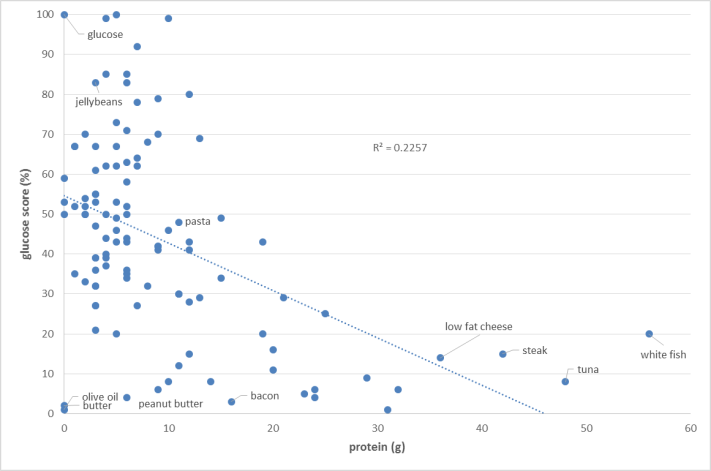
下圖1:蛋白質與葡萄糖分數的關係。高蛋白質食物(右下方)與高醣類食物(左上方)比較,高蛋白質食物上升血糖的程度:低。
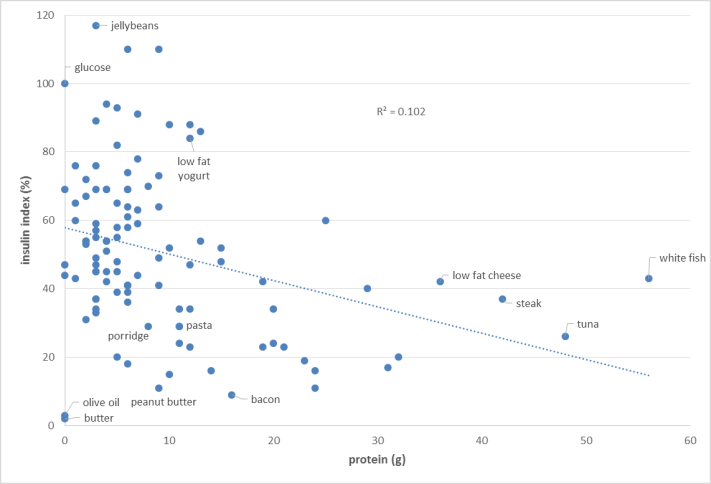
下圖2:蛋白質與胰島素指數的關係。高蛋白質食物與高醣類食物比較,高蛋白質食物(右下方)
上升胰島素的程度:中度。
再比較1與2圖,純粹比較高蛋白質食物的胰島素指數與葡萄糖分數,得知胰島素指數較高,也就是,高蛋白質食物對胰島素的影響程度比較大,對血糖的影響程度比較小。
-
大致上,蛋白質的胰島素指數是醣類的一半。
-
下面圖表分別比較100克碳水化合物、50克碳水化合物+50克蛋白質、50克碳水化合物、5克碳水化合物,對胰島素的影響。
圖表中,
最上方的黑線代表吃進100克碳水化合物的胰島素變化
紅線代表吃進50克碳水化合物+50克蛋白質的胰島素變化
綠線代表吃進50克碳水化合物的胰島素變化
最下方的藍線代表吃進5克碳水化合物的胰島素變化
結論是:碳水化合物攝取越多,胰島素飆升越高,但是即使吃進微量碳水化合物,還是會升高胰島素,而且升幅一樣是陡峭的曲線,不會是沒有反應。比較奇怪的是吃進50克碳水化合物+50克蛋白質居然與吃進100克碳水化合物效果相同,說明了蛋白質雖然對血糖影響較緩和,但是對胰島素仍然是強烈影響。

-
糖尿病患者可以應用葡萄糖負荷值,納入纖維與蛋白質的因素,更正確估計施打胰島素的劑量。
-
葡萄糖負荷值(公克)=【碳水化合物(公克)-纖維(公克)】+0.56*蛋白質(公克)=碳水化合物淨值(公克)
+0.56*蛋白質(公克)
-
維持葡萄糖負荷值在每天100克可以讓大多數人血糖獲得良好的控制,保持輕微的營養性生酮狀態。
-
食物胰島素指數可以應用在糖尿病患上,請參考→Clinical
Application of the Food Insulin Index to Diabetes Mellitus (Kirstine Bell,
September 2014)
-
如何減輕胰島素負擔?
1.增加纖維量,多攝取非澱粉的葉菜類。
2.減少醣類的的總攝取量,尤其是有條碼的加工食品。
3.以上二者若無效,就要減少蛋白質攝取量,直到血糖控制到設定的目標。
4.如果減少醣類與蛋白質還是無效,就要實施間歇性斷食來改善胰島素抗阻,更深化生酮狀態。這也是實施低醣飲食後仍無法有效控制血糖與肥胖的人最後的法寶!
-
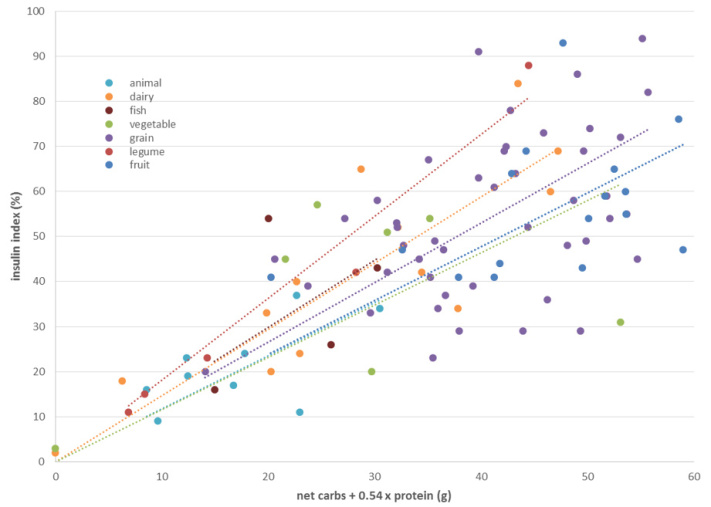
胰島素指數與淨醣值+0.54*蛋白質的關係,各類食物的趨勢:(參考圖表)
-
奶油、橄欖油的胰島素指數最低(純油的胰島素指數都很低)。(參考圖表)
food |
protein
(g/MJ) |
fat
(g/MJ) |
carb
(g/MJ) |
fibre
(g/MJ) |
insulin index
(%) |
|
butter |
奶油 |
0 |
27 |
0 |
0 |
2 |
|
olive oil |
橄欖油 |
0 |
27 |
0 |
0 |
3 |
|
bacon |
培根 |
16 |
19 |
1 |
0 |
9 |
|
peanut butter |
花生醬 |
9 |
20 |
7 |
5 |
11 |
|
Bologna |
義式臘味香腸 |
24 |
9 |
13 |
3 |
11 |
|
peanuts |
花生 |
10 |
20 |
5 |
2 |
15 |
|
tuna |
鮪魚 |
24 |
15 |
2 |
0 |
16 |
-
脂肪的胰島素指數超低,可以忽略。但是要注意脂肪很少單獨存在,除了純油以外,天然食物中的脂肪總是和蛋白質綁在一起,所以在攝取脂肪食物時,還要考慮蛋白質的含量。
-
很多人以為脂肪不會上升胰島素,殊不知脂肪的代謝產物之一:酮體,其胰島素指數竟然是葡萄糖的一半,接近蛋白質。
-
胰島素負擔=醣類-纖維-0.75x果糖+0.56 x 蛋白質+0.5 x 外酮
-
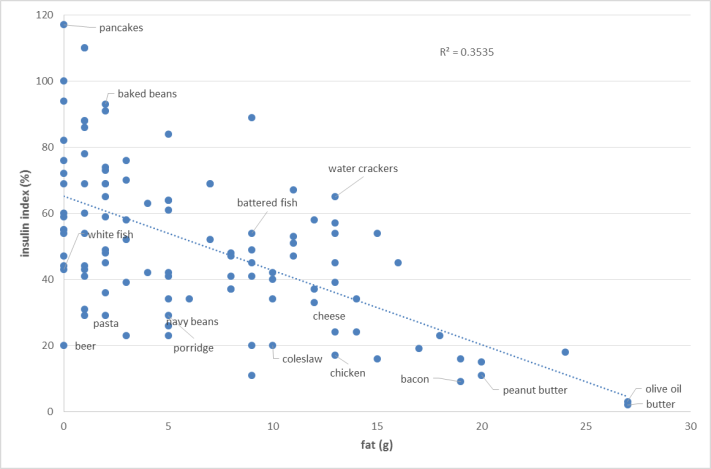
胰島素指數Vs.脂肪:(參考圖表)
脂肪含量越高,胰島素指數越低。
-
三餐胰島素的變化:(參考圖表)
早餐豐盛者的胰島素高峰在早上(黑線),晚餐豐盛者的胰島素高峰在晚上(白線),統計其分泌總量則是晚餐豐盛者較多,這解釋了晚餐豐盛者比較胖的原因。其他實驗也顯示同樣的食物,晚上吃的胰島素分泌量會多出25~50%。這也證明了肥胖是荷爾蒙的問題,不是卡路里的問題(同樣的食物)。
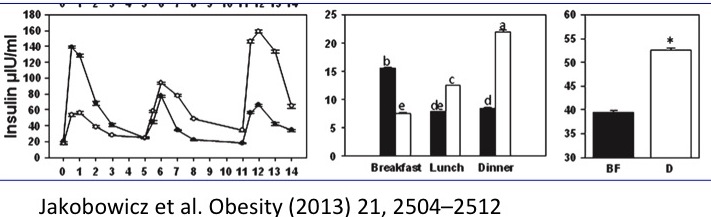
-
地中海飲食擁有長壽與心臟健康的效果,原理在於:
1.低胰島素指數食物,例如:橄欖油、肥魚。
2.每天的最大餐放在下午12點~3點之間,晚餐極少量。(胰島素分泌量最高峰是晚上8點)
3.定期的斷食,例如:希臘正教斷食。
-
高脂飲食在短時間內胰島素是維持在低檔,但是長時間來看胰島素還是慢慢爬升了,請參考左圖中的橘色線,但是高蛋白質飲食並沒有爬升的趨勢,請參考左圖中的紫色線。
黑線:葡萄糖
綠線:混合飲食
紫色:高蛋白質飲食
橘色:高脂飲食
左圖縱軸是胰島素濃度,右圖縱軸是升糖激素濃度
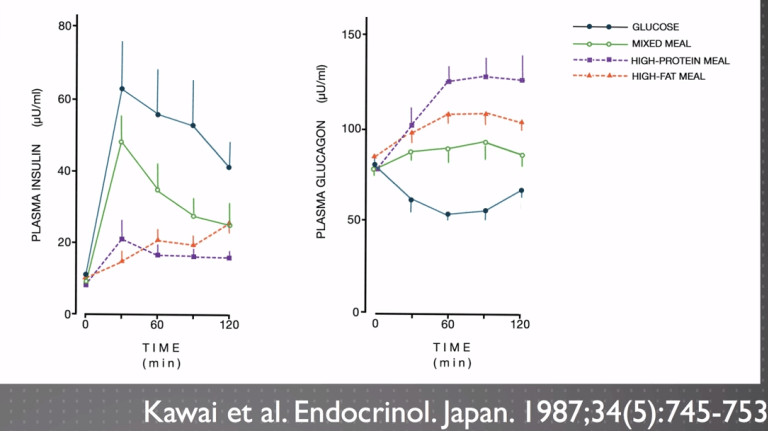
-
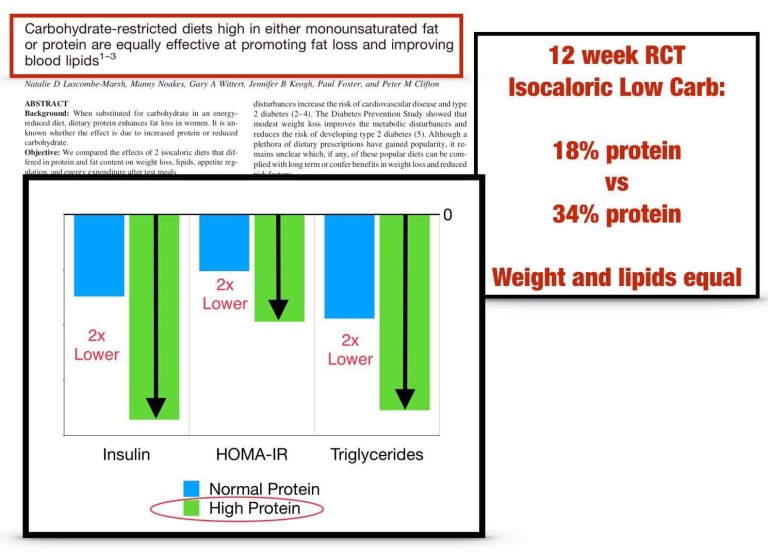
【低醣+高蛋白質】Vs. 【低醣+正常蛋白質】的12周實驗結果:
【低醣+高蛋白質】的胰島素、胰島素抗阻與三酸的降幅都比較大。(綠色部分:高蛋白質。藍色部分:正常蛋白質。)